統合医療の中の鍼灸
大学病院などの特定機能病院でも、鍼灸を積極的に取り入れるという動きが目立ってきた。高度先進医療を担う医療現場で、鍼灸に何が求められ、どんな形で診療が行われ、どのような効果をもたらしているのだろうか。東京大学附属病院、岐阜大学附属病院、埼玉医科大学附属病院、東邦大学附属大森病院、国立がんセンター中央病院を例にとって、鍼灸が参加する統合医療の現状とあるべき姿を探った。(編集部)
- 大学病院への鍼灸導入は意外と早く始まっていた
- 病院での鍼灸は自由診療が基本
- 病院での鍼灸治療は従来の概念を超えた領域に拡大
- 共通理解を深めるための努力が続けられている
- 機序解明や対象疾患の開拓に力が注がれている
大学病院への鍼灸導入は意外と早く始まっていた
大学での研究は昭和30年代にスタート
大学病院の医療現場に鍼灸が導入されたのは、じつはそれほど最近のことではないらしい。たとえば大阪医科大学(大阪市)のホームページを見ると、 「1966年8月にペインクリニックの外来が開設された当初から、鍼灸師が治療スタッフとして治療に当たってきた」と示されている。
しかし、東京 大学医学部附属病院(東京都文京区)にかつて置かれていた内科物理療法学教室(通称、物療内科)ではもっと早く、昭和30年代から鍼灸の研究が始まったそ うだ。当時教授だった大島良雄氏は、鍼灸に関する数多くの文献報告をしている。もっともその当時は患者を対象とした治療が目的ではなく、経穴の電気抵抗な ど基礎理論の研究に主眼が置かれていた。
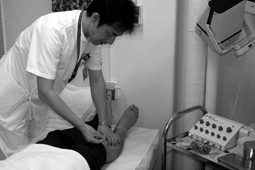
東京大学医学部総合内科東洋医学外来での鍼灸治療
物療内科は長い歴史を持ち、設立されたのは1926年(大正15年)のことである。物理的エネルギーを用いて生体の自然治癒力を引き出そうというユニークな研究が行われていた。その中には東洋医学的な物理療法の研究も組み込まれていたのである。
1975年頃、この物療内科では外来患者への「サービス」という位置づけで鍼灸治療が始まった。が、あくまでも鍼灸は研究対象として取り組まれていたのである。
大島良雄氏は1971年に埼玉医科大学附属病院(埼玉県入間郡)の初代病院長となった。1984年、ここに東洋医学専門外来が設立され、鍼灸界の大御所であった芹澤勝助氏門下の山口智氏(現講師)が迎えられ、漢方とともに鍼灸による治療が始まっている。
その翌年五月、国立がんセンター(東京都中央区)でがん患者に対して鍼灸治療を取り入れる試みが初めて行われた。主にがんの切除手術後の疼痛やがん転移に伴う疼痛などに対して、鍼灸の鎮痛効果が求められている。このように病院での鍼灸診療は、40年ほど前から少しずつ広がっていったのである。
医学教育の変革が後押しに
1990年頃代になると、欧米で始まった代替医療研究の波が世界中に及んだ。ドイツなどでは早くから医学教育に鍼灸が取り入れられていたが、日本の大学医学部の中でも鍼灸の力を生かそうという動きが盛んになっている。
そうした例の一つが岐阜大学附属病院(岐阜市)である。同病院では、93年に第二内科で漢方外来を担当するようになった赤尾清剛氏(現在東洋医学講座教授)が、鍼灸治療も取り入れ始めた。95年から主に内科疾患を中心として入院患者にも鍼灸治療を始めている。そして、2001年6月、東京衛生学園鍼灸科出身の鎌田剛氏を非常勤講師として招いた。最初は東大と同じように「サービス」で行われていたが、02年の移転に伴い新病院が造られると、国立大学では例がない鍼灸治療専用スペースが設けられ、自由診療で治療を受けられるようになったのである。
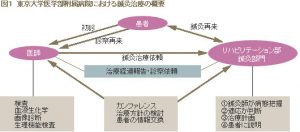
2002年文部科学省の医学教育のモデル・コア・カリキュラムがスタートしている。医学部で履修すべき項目の中に、はじめて「和漢薬を概説する」が掲げられた。この医学教育の変革も、大学病院の鍼灸治療普及を後押しすることになったようだ。2005 年4月、東大病院でも独立行政法人化とともに、リハビリテーション部に自由診療による鍼灸治療部門が開設された。鍼灸治療を続けてきた物療内科は1997 年の組織編成で分割されたが、リウマチ性疾患が多いことからアレルギー・リウマチ内科の治療室となり、2001年にはリハビリテーション部物理療法部門と して鍼灸治療を行っていた。
東大病院の改革について、鍼灸治療部門の粕谷大智主任は、「これが刺激となって鍼灸治療を取り入れる大学病院がもっと 増えてほしい」と語っている。まさにその05年に、日本医科大学東洋医学科、自治医科大学麻酔科、東邦大学大橋病院麻酔科や同大学医療センター大森病院東 洋医学科などの大学病院で、新しく鍼灸治療が始まった。現在鍼灸治療を行っている日本の大学病院は、粕谷氏の調べだけでも20施設確認できている(表1)。

TOP
病院での鍼灸は自由診療が基本
「混合診療の禁止」に抵触しない工夫
いうまでもなく日本の医療保険のしくみでは「混合診療」が禁じられている。同じ医療施設内で保険診療の医療と保険が利かない鍼灸の治療を行うことができないことになっているのだ。
これまで鍼灸は神経痛、リウマチ、腰痛、頸肩腕症候群、五十肩、頸椎捻挫後遺症など疼痛を主症とする疾患の六疾患のみ、医師の「(鍼灸治療を受けてもいいという)同意書」をつけたうえでの保険診療が認められていた。したがってこれ以外の疾患を対象とした鍼灸は自由診療となり、保険医療を提供する施設内で行うことは療養担当規則の「混合診療の禁止」に違反するのである。
このことが病院で鍼灸治療を実施するうえで大きな障害になっていた。すでに、鍼灸の利用分野は六疾患ではとても収まらないことが、医療関係者に広く認識されるようになっているからだ。
これに対して、現在、大学病院などの病院で行われている鍼灸診療の形態は、自由診療のものもあるが、条件付きの診療であったり、サービスで提供しているケースもあるなど様々だ。なんとか混合診療禁止の規則に抵触しないようにしようという工夫がうかがえる。
東大附属病院リハビリテーション部鍼灸部門の鍼灸診療の治療時間は、月~金曜の午前9~午後5時で、治療費は自由診療として4000円と定められている。粕谷主任はこの金額について、「開業の鍼灸治療家たちの相場や、私たちの治療で用いる材料の費用などから考えた」と話す。そして混合診療に触れないために、患者は保険診療の外来日と、自由診療による鍼の治療日が重ならないようにしている。粕谷主任はこう話す。
「私たちは、『鍼灸は保険診療と同じ敷地内ではできない』と考えていましたが、病院の企画経営部より、『PT(理学療法士)やOT(作業療法士)と同様に、医師の指示のもとにライセンスを持った治療家が鍼灸を行うことは全然かまわないし、医師の治療行為の補助という位置づけなら問題にならない』としています」
同病院の鍼灸部門では現在、常勤スタッフ5名、鍼灸臨床研修生5名、外国留学生2名が臨床・研究・教育に携わっている。常勤スタッフの中には、東京衛生学園神奈川校出身の美根大介氏の名前が見られる。同病院の鍼灸のベッド数は5床だが、2006年10月に3倍の広さになり、それに応じて増床される計画だ。
一方、岐阜大学の鍼灸治療スタッフは、非常勤講師の鍼灸師が四人で、鍼灸治療日は週5日だ。混合診療を避ける目的で、午前中は保険診療、鍼灸外来は午後だけとしている。自由診療の鍼灸の治療費は1260円。病棟の入院患者に対する治療は無料だ。ベッドは計7床ある。
2005年に開講されたばかりの東邦大学附属大森病院東洋医学科の鍼灸の診療日は、月、水、金と週三日の午前10~午後5時で、2人の鍼灸師が対応している。治療費は自由診療で5000円、初診は8000円だ。混合診療を避けるため、2床の鍼灸診療のブースを分けている。
埼玉医大では鍼灸診療のスタッフは現在常勤が6名、非常勤が5名いて、研修中の鍼灸師がつねに5、6人いる。常勤スタッフの中には、東京衛生学園出身の新井千枝子氏の名前が見られる。同大学は川越市にも「総合医療センター」「かわごえクリニック」という医療施設をもっており、ここでも鍼灸診療を行う。スタッフはこれら3施設および関連施設を受け持つ診療ローテーションを組んでいる。
埼玉医大の3つの施設での治療費は、混合診療を避けるために「材料費」の名目で徴収される。その材料費として、大学病院では消費税込み2625円、総合医療センターでは3150円、かわごえクリニックでは4200円という料金が設定されている。
国立がんセンターでは、2人の鍼灸師が交代で治療に当たっており、月、水、金と鍼灸の治療費は無料だ。予約制で、原則として状態の悪い患者の希望が優先される。
ほとんどの鍼灸診療はフル稼働
東大病院リハビリテーション部で鍼灸治療を受けるためには、まず各診療科で医師の診療を受けることが原則となっている。そして担当医が鍼灸適応かどうかを 判断して患者自身が希望するとき、医者の判断のもとにリハビリテーション部に治療依頼があり、5人の鍼灸師が問診からベットサイドの検査より鍼灸が適応か どうかを協議、判断したうえで治療が行われる。
鍼灸治療が進められるなかで、患者の症例検討会(カンファレンス)で治療方針や鍼灸治療に情報交換 勉強会が行われている(図1)。さらに担当医に経過の報告や診察の依頼がなされる。外来で鍼灸治療を受ける患者は、だいたい1日30~40人くらい、自由診療に なってから増加傾向にあり、50人に達する日もある。
岐阜大附属病院東洋医学講座の鍼灸外来の患者は、院内の他科または外部の病院からの依頼患者が大部分だ。外部の専門医の間でも、鍼灸についての理解が広がってきたことを物語る。外来患者数は1日20~30人で、ほかに毎日5~10人の入院患者の治療を行っている。患者の年齢層は中高年世代とは限らず、50歳未満が6割を占める。
埼玉医大附属病院の東洋医学診療科は年々外来患者数も増加しているが、鍼灸の患者が3分の2を占める。1日当たり約40人、毎週240人前後の患者を診ており、うち3分の1くらいが入院患者である。
当初は直接来診する患者が多かったが、紹介で訪れる患者が増えてきた。最近の統計調査では他の診療科からの依頼患者が過半数を占めている。山口講師はこう話す。
「他の科の専門医が、『これは鍼治療が必要です』『鍼をやってみたらどうですか』と患者さんに勧めているわけです。鍼灸治療に対する理解が高まって きたことを裏づけるものでしょう。鍼灸を専門医たちに正しく認識してもらおうと、我々なりに努力をしてきた結果でもあると思います」
東邦大学大森病院では、鍼灸の診療日に訪れる患者は8~12人くらい。ここでもほとんどフル稼働の状態だ。中国留学経験のある東洋医学科の三浦於菟教授は、「中国では、漢方と鍼灸は車の両輪」と話す。

国立がんセンターでの鍼灸治療
「漢方と鍼灸はお互いに長所と短所があってそれを補い合う関係にあります。私たちの診療科へは、最初から鍼灸を希望して来られる患者さんはあまりいませんが、 私が『鍼灸が合う』と見立てた患者さんがいれば『鍼灸もやったほうがいいと思います』というふうにお勧めしています。結果的に喜ばれることが少なくありません」
国立がんセンターでは、鍼灸治療日に十数人の患者を治療する。1人当たりの治療時間は30~40分。治療室まで来られないような状態の患者に対しては、病室まで往診している。年間の患者実数は100人弱であり、鍼灸治療を開始して20年間に同院で鍼灸治療を受けた患者の総数は1000人を超える。
TOP
病院での鍼灸治療は従来の概念を超えた領域に拡大
西洋医学の限界分野にアプローチ
病院ではどんな疾患に対して鍼灸治療が用いられているのだろうか?
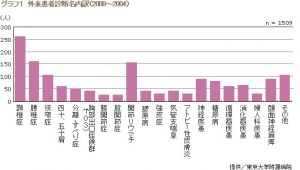
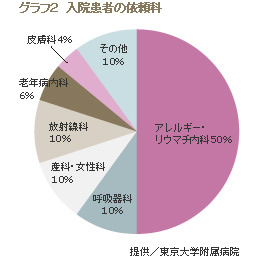
東大病院の鍼灸診療外来の患者は、一般の鍼灸院でも多く対応している腰痛症、頸 椎症、肩関節周囲炎(五十肩)などの運動器疾患がやはり6割を占める。が、もともと「アレルギー・リウマチ内科・治療室」というルーツを持つ同部門の特徴 として、気管支喘息やアトピー性皮膚炎などのアレルギー性疾患、関節リウマチや膠原病の患者も約2だ。さらに残り2割には内科疾患である神経疾患、循環 器疾患、糖尿病なども入る。(グラフ1)
「以前は整形外科の領域などは、鍼灸に対する偏見が根強かったようですが、最近は医師の考えが変わってきて、『薬物療法と鍼灸治療を併用し効果をあげる』とするような面が目立つようになりました」
粕谷主任はこう話す。
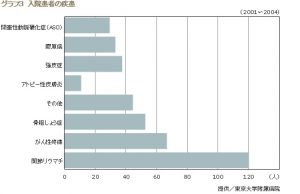
さらに入院患者の治療については、鍼灸治療を依頼してくる診療科で分類すると、アレルギー・リウマチ内科からの依頼が半分を占める。次いで呼吸器科、産科・女性科、放射線科が各10%前後となっているが、だいたいがん性疼痛に対する治療が多い。さらに老年病内科では骨粗しょう症による圧迫骨折後の疼痛などの患者なども含まれる。(グラフ2、3)
「大学病院での鍼灸治療のメリットは血液検査、画像所見等のデータを踏まえて専門医と討論したり、他の治療法との比較を行えることです。とくに同じ患者さんの病状や疾患について専門医と話し合えることは医療者として貴重な財産です」(粕谷主任)
一方、岐阜大附属病院の鍼灸外来は第二内科のもとに置かれており、患者はむしろ内科疾患や難治性疾患が多い。たとえばアレルギー性疾患、膠原病、消化器疾患などが対象となっている。その他、小児のアトピー性皮膚炎、婦人科疾患では子宮筋腫、子宮内膜症、不妊症、耳鼻科疾患では慢性鼻炎、副鼻腔炎、突発性難聴、神経疾患ではパーキンソン病、顔面神経麻痺などに対しても漢方、鍼灸治療を行っている。
がん疾患に対しては、手術後の症状と治癒力の改善に対して漢方や鍼灸治療を求めて受診するケースが多い。また、脳梗塞や脳出血などの脳血管障害に対しても、発作後積極的に鍼灸治療をしている。赤尾教授が語る。
「西洋医学では治療しても良好な経過が得られない例や、西洋医学では治療方法がない疾患が少なくありません。中国伝統医学の基礎理論と漢方や鍼灸の技術を修得し、多くの症例を経験したうえで治療を考えることができれば、こうした疾患に対しても治療ができます」
埼玉医科大学の東洋医学診療科の場合、ここに治療を依頼する診療科は、神経内科やリウマチ・膠原病科、整形外科、神経耳科などからの紹介が多く、入院患者も数多く含まれている。疾患別では、顔面神経麻痺、緊張型頭痛、脳血管障害、関節リウマチ、シェーグレン症候群、悪性腫瘍、腎不全などが多い。鍼灸治療の対象となった症状は、難治性の疼痛や麻痺、一連の不定愁訴が大半を占める。(グラフ4、5)
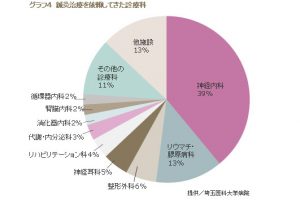
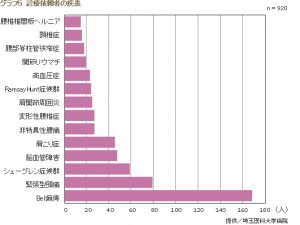
「これらの症状に対する鍼灸治療の有効率は70%以上であり、患者の満足度も極めて高いことがわかっています」
山口講師はこう話している。
また、東邦大学大森病院東洋医学科でも、鍼灸が用いられるのは件数では疼痛治療が多いものの、分野では喘息、子宮筋腫や生理痛、男性機能障害など非常に広域に及んでいるという。三浦於菟教授はなかでも「会陰部痛」への治療効果を強調している。
「もともとうちの医学部の肛門外科で開発した方法ですが、電気鍼を使った良導絡を用いて局所治療を行うものです。患者さんが痛みのため非常に困っている疾患であり、西洋医学では検査しても異常が見つからず、鎮痛剤、精神安定剤などを処方してもほとんど改善しませんでした。場所が場所だけにあまりむやみにあちらこちらに相談することもできないという疾患です。それだけに、うちで行っている鍼治療は喜ばれており、口コミで遠方からもかなり多くの患者さんが見えています」
同科の鍼灸治療は入院中のがん患者の緩和ケアなどについても、病棟へ出張して対応している。三浦教授は「患者さんの満足度はとても高い」と証言する。
「鍼灸には痛みを和らげる効果は確かにあると思いますが、同時に『手で触れてもらった』という感覚によって得られる満足度もどこかにあるはずです。放っておかれるのではなく、いわゆる“手当て”を受けるありがたさが患者さんにはあるのではないでしょうか」
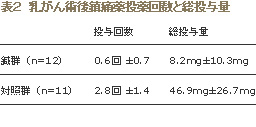
国立がんセンターでは、がん患者に鍼灸治療を取り入れる試みが行われた当初に、現麻酔科医長の横川陽子氏が、鍼灸治療が術後疼痛にどの程度の鎮痛効果があ るかを調べる目的で比較試験を行っている。乳がん術後の23人の患者のうち、手術直後に鍼治療を行った12人と鍼灸治療を行わなかった11人に分けて、そ の後患者の要求に応じて筋注した鎮痛薬ペンタゾシンの投与量、投与回数を比較検討した。その結果、鍼群では対照群と比較して、鎮痛剤の投与回数、投与量と もに有意に少ないことが判明した。院内では鍼灸治療の評判が広がり、「鍼灸治療を受けたい」という希望者も増えていった。(表2)
一方、がん性疼痛に対しては、現代医学の緩和療法が発達しており、80~90%は改善するようになっているが、モルヒネなどの薬物療法が効きにくい例もある。さらにがん闘病中は痛みだけでなく、便秘や浮腫、肩こり、腰痛など全身いたるところに苦痛・不快感が増強する。また化学療法や放射線治療の副作用により吐き気・嘔吐などの苦痛も加わる。病期が進めば、気持ちも不安定になり、不安や寂しさが増強する。鍼灸師はこうした患者と向かい合い、身体も心も癒す全人的治療を試みる。同センター鍼灸治療室の鍼灸師鈴木春子氏はこう話す。
「モルヒネで効果が得られにくい疼痛の中には鍼灸治療を行うとたやすく改善できるものもあることがわかっています。がんの患者さんは気血の巡りに滞りが生じ、肺虚証や肝虚証、脾虚証などといわれる状態になっていて、これを鍼灸で治療することによって、痛みとともに全身の苦痛が緩和できたり、気分が改善されることが少なくありません」
急性期医療にも鍼灸は好適
東大病院鍼灸部門の粕谷氏が、「病院の鍼灸が、一般に考えられている鍼灸と明確に違うと思う点」として挙げるのは、急性期医療への対応である。病院では、急病やけがで救急車で搬入されるような患者が少なくないが、こうした症例に対しても鍼灸でフォローしていくことにより、いい経過を得られるケースが多い。
「たとえば脊柱を圧迫骨折して老年科に入院したような患者さんは、コルセットをして2~3週間寝たきりになります。痛みが軽くなると徐々に歩行訓練などのリハビリをしていくことになりますが、高齢の方がそんなに長期間寝ていると、いざ『歩きなさい』と言ってももう筋肉が衰えてしまって歩けません。歩けなくても退院させられてしまうわけですから、自宅でも寝たきりになって、だんだんADL(日常生活動作)が落ちてきて、ついに認知症になってしまうことになります。こうした患者さんに入院直後から鍼治療をすると、だいたい1週間くらい早くコルセットを外せるようになるし、早めにリハビリの運動療法ができるので、あまり足が衰えずに退院でき活動性を維持できます。また、脳卒中で片麻痺になった患者さんなどに対してリハビリの前に鍼治療をすると、拘縮をとったり、しびれや痛みを軽くできるので、運動療法をやりやすくできます。あるいは便秘などの消化器症状なども、鍼で緩和できるので、この意味からも入院中のQOL(生活の質)の向上に役立つわけです」
さらにこうした患者が退院する段階で、患者の自宅近くで開業している鍼灸師などに紹介することによって、その後のサポートを依頼できることになる。すなわち、病院で行われている鍼灸の役割の一つとして、「鍼灸師の病診連携」の一方の核になるという可能性がある。
「よく開業の鍼灸師の人たちから、『病院で鍼灸治療を始めると患者を取られてしまう』という声が聞こえてきます。しかし、私たちは医療の中で鍼灸をやってきて、『開業の人たちとは役割分担が違うのだ』ということを実感してきました」
岐阜大学の東洋医学講座の鍼灸師たちも救急医療の現場で活躍するケースがたびたびあるという。急性期医療は、病院の鍼灸にとって今後ますます大きなテーマになりそうだ。
TOP
共通理解を深めるための努力が続けられている
医師や看護師に通じる病態把握を
東大鍼灸部門の粕谷主任が1987年に物療内科に着任した当時、鍼灸は整形外科医などからはほとんど理解はなく、患者を送ってくるのはごく一部の医師に限られていた。現在のように病院内の認知を得るまでにはかなり長い間の努力が必要だったのである。
岐阜大学第2内科の赤尾教授が、1993年に漢方外来の中で鍼灸治療を始めた当初も、周囲から理解を得られず大きな抵抗にさらされた。医師たちから「あれは医者のやることではない」と批判され、看護師からは「患者さんに鍼をするのは止めてください」と止められたりしたこともある。もちろん学生たちも最初は見向きもしなかったという。
そのなかで、患者たちは大学病院での鍼灸治療に好意的だった。「病院で鍼灸治療を受けたかった」という声が続出するようになったのだ。すると、鍼灸治療を受けた患者の食欲不振や不眠などの愁訴が解消されていく例をまのあたりにした看護師たちの間にも、「薬を飲むより、こちらのほうがいいのではないか」という認識が生まれていったという。
東大鍼灸部門の粕谷主任が話す。
「たとえば患者さんがドクターの治療を受けてもなかなか思わしい効果を得られないとき、『鍼灸はどうなのでしょう?』と聞いたとしても、従来ドクターは鍼灸医学の教育をまったく受けていないので、『効果があるかないかわからない』というふうになっていたわけです。私たちは医者や看護師など医療スタッフを対象とした鍼灸セミナーの機会を毎年設けて、実際に鍼灸を体験してもらい、『思ったより痛くない』とか『気持ちがいい』という反応を得たりしているうちに、少しずつ変わってきたのです」
粕谷主任は、病院の中で医師や看護師の認識を得ながら鍼灸治療を行っていくうえでの基本は、「まず生理学・病理学・解剖学を重視した現代医学的な病態把握をきちんとすること」と話す。そのうえで、各鍼灸師の古典的な経絡の証や中医学の病因把握の考え方に基づいた治療法を行っていくことになる。
また、これまで鍼灸の世界では、様々な流派によって考え方の違いが見られ、場合によっては相互の考えが理解不能ということもあった。しかし、もちろん病院における診療では、「隣がどんなことをしているか理解できない」ということはあってはならない。
それゆえ病院における鍼灸では、現代医学的な病態把握が前提になるわけだ。その前提に立って鍼灸治療を行うことによってはじめて「この疾患・症状に対してはこんな考え方で鍼灸治療を行うとよい」という共通理解が得られることになる。
「たとえば運動機能疾患に対しては現代医学的に筋肉や骨を分析して考えるし、がんや糖尿病などに対しては全身治療を行います。また、治療効果の評価は、たとえば関節リウマチなどは世界でゴールドスタンダードとなっている評価法など、医師と共有できるものを採用していこうというふうに考えます。この点では、医療現場の鍼灸は、ある程度トレーニングが必要で、鍼灸学校を卒業していきなり臨床の場に立つということは難しいでしょう」(粕谷主任)
現代医学的な物差しで評価
よく鍼灸は、「病名をつけられないような症状に対応する」といわれるが、埼玉医科大学東洋医学診療科が受け入れている患者はほとんどすべて疾患名がついている。そして鍼灸師はこれら多様な疾患について、西洋医学の専門的な知識も求められる。
「我々は科学的立場でこの病気、病態はこうであるから、ということがわかっていなければ専門医と共通語を持つことができません。共通語ができたうえで、私たちが東洋医学的なアプローチをしていくことができます。さらに、そこで出てきた効果に対しても現代医学的な物差しを当てて評価していかなければなりません」(山口講師)
同科において鍼灸の臨床効果は、様々な分野で示されている。
・頸椎およびその周辺疾患を合併し、肩凝りを随伴している難治性の緊張型頭痛患者に対する鍼治療の効果→有効率は80%以上であり、頭痛が改善すると肩凝りも改善し、患者の満足度も向上する。
・脳血管障害患者について、痙性や中枢性疼痛などの後遺症と合併する不定愁訴に対する鍼治療の効果→鍼は後遺症よりも、不定愁訴の緩和に対してより有効率が高い。その作用機序は、脳血流量が増加し、さらに網膜血管径が拡張することにある。
・主に疼痛や消化器症状を訴える進行がん患者に対する鍼灸治療の効果→腹水のために便秘になっていた患者の便通が回復したり、不眠が改善するなど、60%に有効性が認められた。
・透析患者数が有する疼痛、かゆみ、だるさ等の多彩な愁訴に対する鍼灸治療の効果→症状の改善が80%以上に認められQOLの向上も示された。有効群では尿酸・尿素窒素が基準値に近づいており、鍼治療が腎機能の改善に寄与する可能性も示されている。
「我々は患者さんの自覚症状だけで鍼灸の効果を評価するのではなく、必ず何かの客観的な指標で示そうとしています。それが大学病院で行っている鍼灸では大切なことであり、現代医学の中で伝統医学を位置づける手段ではないかと思うからです」(山口講師)
もちろん鍼灸は「現代西洋医学に仕えるもの」であってはならない。東邦大学大森病院東洋医学診療科の三浦於菟教授は、「東洋医学と西洋医学がまったく違う医学であるという認識が大切だ」と話す。
「鍼灸師の中には、時には西洋医学をバカにしたり、逆に西洋医学におもねる人がいます。なぜそういう態度が出てしまうかというと、東洋医学と西洋医学はまったく違う医学であるということを肌で感じていないからでしょう。医学は西洋医学一つではなく、いろいろな考え方があるのだということを、鍼灸師が身をもって経験していれば、西洋医学と対等に付き合っていけるのではないでしょうか」
東洋医学は西洋医学に従属するものでもなければ、支配するものでもなく、本来対等の立場にある。その認識があってはじめて、鍼灸は西洋医学とお互いに補完し合うものとなり、統合医学として育てていく可能性が出てくるというわけである。
TOP
機序解明や対象疾患の開拓に力が注がれる
研究の場としてもアピール
大学病院は、診療ばかりでなく、研究や教育という役割も課せられている。当然、大学病院に入っている鍼灸も研究的側面や教育的側面が要求されており、それに応える活動や報告を進めてきた。
東大病院鍼灸治療部門の粕谷主任は、糖尿病の鍼治療を中心的な研究テーマとしてきた。末梢神経障害などの糖尿病合併症の症状を改善する研究についても取り組んでいるが、糖尿病の発症そのものを鍼治療で抑えられるかどうかの研究を10年計画で進めており、これには厚生労働省の科学研究費がついている。運動療法や生活改善指導を行う糖尿病の短期入院の患者を対象にした研究で、鍼治療を行うと運動療法単独よりも筋肉内での糖の代謝率が上がることを見出した。
「これまで鍼灸の役割は『未病治』といわれてきましたが、実際に何を治すのかということについてはお茶を濁していたわけです。そこで、そのメカニズムを糖尿学会に関わる専門医と一緒になって追究していこうということでこの研究がスタートしました。専門医たちとディスカッションしたり、研究発表するなど、大学病院ならではの刺激に満ちています。そのような研究を地道に続けてきたことも、東大の中でも鍼灸が認知されるようになった理由の一つだと思います」
粕谷主任はこう話す。前述美根大介氏も、肩関節周囲炎に対する鍼治療の研究を専門的に続けている。
一方、大学病院での鍼灸治療は、新たな対象疾患の開拓も大きなテーマとなる。東大鍼灸部門では、不妊症や不育症の治療、透析患者の症状緩和などの分野でアプローチがなされている。
基礎から応用まで多彩な研究
埼玉医科大学東洋医学診療科では、鍼灸について基礎から応用まで多彩な研究が続けられている。鍼治療が自律神経機能に及ぼす影響についての研究もその一つだ。
たとえば脳血管障害に用いられる鍼治療は、作用機序に自律神経系が関与する可能性が大きいといわれているが、その作用機序について検討している。脳梗塞モデルラットを用い、梗塞作成直後に鍼通電刺激を与えると、梗塞層の縮小に関与し,他の鍼刺激よりもその反応が有意であることがわかった。
岐阜大学の東洋医学講座でも、難治性疾患などに対する、漢方や鍼による治療が試みられている。同講座の赤尾教授が話す。
「たとえば膠原病などは、ステロイドなどの薬剤による内科的治療が中心で、治療による副作用も伴い、良好な経過が得られない症例が臨床的には少なくありません。これらの難治性疾患は西洋医学から放っておかれるか、ステロイドなど副作用の大きい対症療法でアクセスするだけです。こうした疾患に対して、漢方や鍼灸の適応がある場合が少なくありません。そして、これらの疾患に対する治療データを示すことが、若い人材を育てるうえで大切な意味を持つのです」
東大病院の粕谷大智氏は、病院における鍼灸(師)の役割は、「患者のQOLを向上させること」として、臨床研修の大切さを次のように話した。
「QOL向上を目指すにはチーム医療が不可欠です。医師はもとより、看護師、PT、OT、MSW(医療ソーシャルワーカー)などのコメディカル・スタッフがチーム医療として患者のQOL向上を目指していくべきであり、今後、鍼灸がチーム医療の一端を担い、患者のQOL向上に寄与することが現代医療における鍼灸(師)の役割と考えます。それには鍼灸師自身が医師やコメディカル・スタッフとの円滑な連携プレーを行える能力を持ち、検査データや病態を正確に判読、判断して対応できる知識を得ることが重要です。そのためにも卒後教育の研修制度として医療現場の臨床研修が絶対に必要であることはいうまでもありません」