第24回日本エイズ学会学術集会レポート
HIV/エイズは「慢性病化」の時代
昨年11月24~26日東京・品川の高輪プリンスホテルで第24回日本エイズ学会学術集会が開催された。今回のテーマは「垣根を越えよう」。1996年に新しい抗HIV薬を用いたHAART療法(多剤併用療法)ができ、さらに2007年インテグラーゼ阻害薬という薬剤が登場したことで、患者の長期生存が期待できるようになった。HIV/エイズは数十年単位で療養していく「慢性疾患」となってきたのだ。その中で大きくなっている心、人と人、国境、民族、性別などの「垣根」を乗り越えてみんなが協力しあって病気と闘おうという方向性が示された。(編集部/林義人)
抗インテグラーゼ阻害薬で治療新時代
厚生労働省の「エイズ動向委員会」は、2011年12月7日、日本の新たなエイズ患者は453人で、過去最多であると発表した。前年より22人増え、症状が出ていないHIV感染者も合わせると、過去2番目に多い1503人で、ともに増加傾向が続いている。
第24回日本エイズ学会学術集会では、日本のHIV感染症・エイズ患者が世界の先進諸国の中でも突出して多いことが示された。2002~2008年の7年間に、年間のHIV感染者報告数は連続して史上最高数を更新してきた。2009年1年間の日本のHIV感染者数は1021人、エイズ患者は431人で、この合計数は2000年のほぼ2倍になる。感染ルートでは、異性間性接触によるものが2割程度、同性間性接触によるものが7割程度、それ以外のものが1割程度とされる。日本のHIV感染者とAIDS患者の数は約1万6000人となっている。
1981年アメリカ・ロサンゼルスで免疫系が失われた人に生じる特殊な肺炎にかかった男性同性愛患者が見つかり、これが世界で初めてのエイズ臨床例となった。83年には病原のウイルスであるHIVが分離されている。
HIVは、CD4というたんぱくを持つ「免疫の司令塔」といわれるヘルパーT細胞に取りついてこの中で増える。やがて細胞を壊すとともに、ここから新しいウイルス粒子を作り出すようになるとエイズが発症する。患者は免疫不全に追い込まれ、カポジ肉腫という特殊ながんや日和見感染症など、エイズに特異的に現れる合併症を発症する。当初は治療法が全くなく、HIVに感染してエイズを発症すると2カ月くらいで死亡していった。
1987年にようやく最初の治療薬AZTが開発される。逆転写酵素の働きを抑える作用を持った「逆転写酵素阻害薬」と呼ばれる薬剤だ。ある程度の効果を示すものの、HIVはまもなく薬剤耐性を備えてしまうし、副作用も強かった。
その後、「プロテアーゼ阻害薬」という薬ができて、1997年にこれを取り入れたHAART(多剤併用療法)という抗HIV療法が標準的な治療法として行われるようになる。この療法によって長期生存が期待できるようになり、カポジ肉腫という特殊ながんや日和見感染症などエイズの指標とされる合併症が減少していく。ところが、患者は長期生存することによって悪性腫瘍や心血管疾患などの慢性疾患を合併するようになった。またHAARTの長期毒性も問題になっている。
こうしたなかで2007年世界で初めての「インテグラーゼ阻害薬」がFDA(アメリカ食品医薬品局)に認可されて、抗HIV療法は新しい時代を迎えた。この薬剤は、これまでの薬剤に比べて副作用の少なさや服用のしやすさ、他剤の相互作用の少なさなどが認められているといい、HIV/エイズ治療の「次の一手」として大きな関心を持たれている。もちろんインテグラーゼ阻害薬といえども、治療を受けるうちに耐性ウイルスの問題が出てくる。HIV/エイズは、継続的な治療の進歩と治療環境の改善などめまぐるしく変転を続けている。
生き生き働く医療者に支えられた
第24回日本エイズ学会学術集会では、HIV/エイズの治療法として抗インテグラーゼ阻害薬に関する話題が集中していた。その1つとして、「インテグラーゼ阻害薬がHIV治療に与えたインパクト」というセミナーが持たれている。この中で、HIV陽性者であり、現在インテグラーゼ阻害薬の治療を受けている特定非営利活動法人日本慢性疾患セルフマネジメント協会の武田飛呂城さんが、自らの闘病体験を通して治療への意見を語った。
1978年生まれの武田さんは生まれつきの血友病で非加熱血液製剤の治療を受ける中でHIVに感染、16歳の時に両親からその事実を知らされたという。当初はあまり有力な抗HIV薬もなく、多くの患者仲間が亡くなっていった。武田さんもついに効果を期待できる薬がなくなり、医師から「このままでは1年後の生存を保障できない」と告げられたこともある。
そこへ新しい作用機序を持つ薬が登場し、これが命綱となった。ただ、副作用で硬結と呼ばれる症状が出現し、その痛みに苦しむことになる。そんな中で2007年にインテグラーゼ阻害薬が登場し、この薬に変更すると、副作用が軽減し、仕事を続けることができるようになった。
HIVとともに生きる武田さんたち療養者にとって、服薬の継続は生涯欠かせないことだ。武田さんはHIV陽性者としての医療者への「お願い」をこう語った。
「薬を飲ませようとする”介入”ではなく、患者が薬を飲みたいと思えるような”支援”を。患者の日常生活満足度が高まれば、服薬遵守立は必ず向上します。患者の満足度の高い病院は、医療者にとってもまた生き生きと働くことができる快適な職場です。私はそうした医療者たちに、『次の新薬は今この開発段階だからね』というふうに、日々進歩しているHIV医療の情報をいつも共有させてもらっています」
HIV/エイズも病診連携の時代
エイズ学会では「HIV陽性者を巡る地域支援の連続性」というテーマのセミナーが設けられていた。大勢の患者や支援者も参加し、HIV診療と精神科医療や地域精神保健活動とのネットワークづくりについて議論が行われている。
HAARTによって長期のコントロールが可能になるとともにHIV/エイズは外来での診療が多くなった。全国には約370か所のエイズ治療拠点病院が存在するが、一部の施設へ患者・感染者が集中している。東京都では、都立駒込病院、国立国際医療センター、東京医科大学附属病院、東京女子医科大学附属病院などの施設に集中している。そのためそれらの施設外来患者にはどこもほとんど手一杯の状態となっていて、1人に充てる診療時間はわずか数分程度しかない。患者・感染者には抑うつ傾向やうつ病、薬物依存、統合失調症、発達障害など、多様な精神保健の課題も大きい。
こうしたHIV患者を受け入れるため、拠点病院と連携してHIV感染症の診療を行うサテライトクリニック(衛星クリニック)というものが作られるようになった。そして、国立国際医療センター、東京医科大学附属病院、東京女子医科大学附属病院が集まる新宿区には、4つのHIVサテライトクリニックが登場している。HIVのスクリーニング検査や時間外診療を受け持つなど、拠点病院との病診連携が形作られつつある。
2003年10月、日本初のHIVサテライトクリニックとなったのは、新宿東口クリニックだった。同クリニックの山口晃院長は、同院の受診状況やサテライトクリニックの役割について紹介している。
「2003年のHIV診療開始当初HIV患者は年間13人にすぎなかったが、09年には292人に及んでいます。2006年に同院を受診した患者からその受診理由を聞くと、”主治医の転院”や”土曜受診”、”診療の自由度”などが挙げられました」
山中院長の医学生時代、がんの病名告知が進んでおらず、自分の運命を予期できないまま闘病しなければならない例を多く見た。その経験から「真にHIV/エイズの患者さんと向き合える場にしたい」というのが、HIVサテライトクリニックを作った原点だという。HIV/エイズが慢性病化し、コモンディジーズ(普通の病気)になってくるとともに、地域ぐるみで、HIV/エイズに向き合う時代を迎えている。
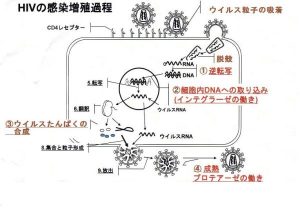
HIV増殖のプロセス
HIVはレトロウイルスといって、自分の遺伝情報をDNAの”陰画(ネガ)”であるRNAという形で持っている。人間の細胞(宿主細胞)の中に入ると、HIVは次のように増えていく。
① 殻を脱ぎ捨ててRNAと逆転写酵素というものを放出し、逆転写酵素によってそのRNAをDNAに書き換える逆転写という作業が行われる。
②HIVから生まれたDNAはインテグラーゼという酵素を使って人間のDNAに寄生に成功し、本当の感染が成立する。
③人間の細胞が分裂するごとに、その中のDNAに組み込まれたHIVのDNAもコピーが作られる。
④ウイルスDNAは寄生した細胞に新しいウイルス粒子を放出し、この粒子がプロテアーゼという酵素によってウイルスとして成熟していく。