介護保険、勝負はこれから 家族崩壊をどう防ぐ
懸案の介護保険法が成立しました。
施行は2年後の2000年度からですが、保険の運営責任者である自治体は新春早々から準備に取り組んでいます。
介護保険は高齢社会を迎えた日本で進む「家族崩壊」を防ぐために非常に大きな意味を持っています。今回は
1. 今なぜ介護保険なのか、
2. 介護保険の仕組み、
3. 介護保険のこれから、について解説します。

秦 洋一(医療ジャーナリスト)
1940年高知県生まれ。国際キリスト教大学卒業。65年、朝日新聞社入社。通信部、整理部を経て84年、総合医学誌『モダンメディシン』副編集長。調査研究室主任研究員、企画報道室員を経て九五年から編集委員。「患者の権利」「尊厳死」「介護問題」などに取り組む。『インフォームド・コンセント』(共訳・みすず書房)など翻訳、論文多数。
今なぜ介護保険なのか
「なぜ、私たちはこんな時代に」

大病院のデイケア室の雰囲気もぐっと明るくなってきた
1月8日の早朝、広島県の呉市で、68歳の男性が自宅の寝室で介護していた67歳の妻をひもで絞め殺した。妻は2年ほど前から寝たきり状態になり、水道工事をしていた夫が半年前から仕事をやめて妻を介護していた。地区の民生委員はホームヘルパーなどの公的介護サービスを紹介したこともあるが利用されていな かったという(中国新聞)。
8日朝、秋田県能代市で、69歳の女性が、介護していた老人性痴呆症の71歳の男性をひもで首を締めた後、農薬を飲んだ。同居していた長男が見つけて救急車で運んだが、夫は意識を取り戻し、妻は中毒死した。
能代署の調べでは、母親の看病疲れを心配した長男が、母親の了解を得て市内の老人保健施設に父親を預けるための入所手続きに出掛けた後で帰宅、意識不明の両親を発見したという(読売新聞1月9日夕刊=写真)。
このような「老々介護」による殺人や無理心中、あるいは自殺事件は、高齢社会が進むにつれて、ますます深刻化しています。ちょうど1年前の3月、長野市の 松代町で痴呆症の78歳の妻を介護していた87歳の男性が妻を絞殺し、近くの橋の欄干で縊死しました。男性は介護教室に通いながらなれない介護を続けてき たましたが、ついに力尽きました。
遺書には「なぜ、私たちはこのような時に」という悲痛な言葉が残されていました。妻は糖尿病が併発し、高齢の夫がふるえる手で妻に毎日インスリンを注射していたということです(SBC放送)
 介護疲れによる無理心中を報じた読売新聞の記事
介護疲れによる無理心中を報じた読売新聞の記事
「長期ケア」の多発に対応の遅れ
長野市の男性の「なぜ、私たちはこのような時代に」という問い掛けは重いものです。1970年代から始まった社会の高齢化のために、障害を持つようになった老人たちは生きる場所を失いました。小学生でも個室を持つ時代に、こうしたお年寄りたちは、非人間的な老人病院の雑居部屋で残りの人生を過ごしています。あるいは自宅の片隅で、糞尿にまみれながら無念の死を迎えています。そればかりでなく、老親の介護を契機に起きた虐待・放置あるいは介護別居、離婚に象徴される家族の崩壊は急速に進行しています。
ご承知のように日本の人口の高齢化は諸外国に例をみない急スピードです(図1)。高齢化と共に発生する障害老人の多発に私たちの社会が気がつくのが遅すぎました。この問題は経済的には70年代後半から80年にかけて、老人の長期入院による「医療費の高騰」という形で現れ、社会的には「悪徳老人病院」問題として告発されました。しかし、このような病院に長期に入院せざるを得なかったお年寄り、入院させざるを得なかった家族たちの問題はついにマスコミにも取り上げられなかったのです。
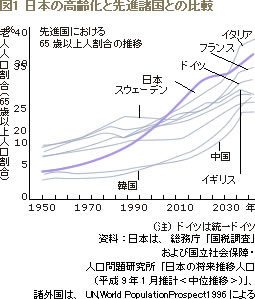
厚生省は、高騰する医療費の抑制のために、80年代前半から老人の長期入院抑制に乗り出しました。当時の考え方は入院よりも「在宅が安上がり」とい う発想でした。しかし「寝たきりゼロ作戦」を展開しても、元気になったお年寄りが自宅に帰れないことに厚生省が気づいたのが87年ごろのことです。つまり 在宅・施設サービスがなかったので、病院が歪んだ形でお年寄りの「長期ケア」のニーズを吸収していた結果が、「社会的入院」による医療費の高騰という現象 でした。その頃から厚生省内部では、「在宅介護」路線が浮上し、89年末にゴールドプランを立ち上げることになりました。
「土嚢」投入から本格的な「堤防」へ
高齢化現象への認識には日本の社会の中にある種の「温度差」があります。介護問題についても、遠くで水音が聞こえる程度の人々、足元まで水が迫ってきたと感じている人々、あるいはすでに水浸しになって溺れている人々。それぞれの立場によって「深刻さ」の認識が大きく違います。介護の社会化は「待ったなし」という主張と「時期尚早」の主張が交錯したことは、「温度差」の反映だったとも言えるでしょう。
実際、介護保険構想が提起されてからの4年間で、身近に介護問題を抱えるようになった人々が確実に増えています。昨年9月15日に発表された読売新聞の全国世論調査で、介護保険に賛成が76%で反対はわずか6%でした。しかも賛成者の中には「制度導入後に、自分の市町村で十分な介護を受けられるとは思わない」という人が7割もいましたが、それでも「導入はできるだけ早く」という人が8割を占めていました。今、私たちの身の回りに介護問題を抱えている人が急速に増えています。「温度差」は急速に縮まってきているのです。
社会の高齢化は、上流の「水源情報」を見れば確実に予測がつきます。放っておけば遠からず日本の社会が高齢化のもたらす濁流に飲み込まれるでしょう。「洪水になってから堤防を作る」という定評の厚生省行政が、初めて政策を先取りしたのがこのゴールドプランでした。
ゴールドプランは、一般財源から租税を投入する形でいわば洪水に「土嚢」を投げ込んできたといっていいでしょう。新ゴールドプランは、消費税の先取りの形で高齢者介護の費用を上積みしてきましたが、本格的な「堤防」を作るためには新たな財源が不可欠です。介護保険構想はこのような流れの中で提起されてきたものです。
「救貧福祉」から「市民福祉」への転換
これまでの社会福祉は、経済的に恵まれない人々のための「救貧福祉」でした。高齢者介護も実は生活保護と同じ「措置制度」の延長で進められてきました。財源は乏しいので、経済的困窮者を中心に施策を適用してきました。だから、ゴールドプランが進んだ今でも、特別養護老人ホームに入っているお年寄りの大半は月収数万円の年金受給者層なのです。
「措置制度」は”お上“のお恵みという色彩が濃厚で内容も貧しく、今でも古い人にとっては、「福祉のお世話になるのは恥」という感覚が強く残っています。特養ホームに入所が適切だと判定されても、施設の空きがないという理由でお年寄りたちは何年待たされても黙ってきました。
しかし体の障害や痴呆は、貧しいお年寄りにも豊かなお年寄りにも等しく起こります。現在の貧しい福祉から、すべての市民の福祉への転換が必要です。介護保険は、現役時代の年収1000万円クラスのサラリーマンでも安心して介護を受けられる、「すべてのお年寄りへの福祉」づくりをめざしたものです。逆に公的保険制度で税金のほかに保険料を支払うようになれば、措置制度の中で我慢してきたお年寄りや家族も黙っていないでしょう。押さえ込まれてきた市町村の住民の潜在的な介護ニーズが、一挙に噴き出すことは間違いないと思います。
つまり、これからの福祉は利用者によるサービス選択の世界になります。たとえば特養ホームも、4人部屋や6人部屋ではなく、個室を中心にしたものにならざるを得ません。サービスの質への注文も高まるでしょう。
TOP
介護保険の仕組み
財源は租税が半分、保険料が半分
「公的介護保険」はその財源の半分が公費で、租税とのミックス型であることが大きな特色です。具体的には運営主体である市町村の介護のための総費用を国が 25%、都道府県と市町村が25%、そして65歳以上の人が17%(1号保険料)、40歳以上の人が33%(2号保険料)を負担します(図2)。
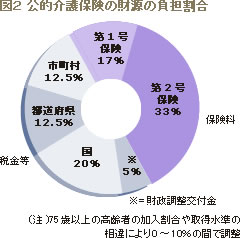

現役サラリーマンは二号保険料を払うことになり、企業がその約半額を負担し、医療保険と一緒に天引きで徴収されます。現在は平均月2500円の保険料が算定されており、それぞれの負担は図3のようになります。この方式で集めた財源は約4.2兆円です。
しかし、この財源で本当に必要な介護のニーズがまかなえるでしょうか。答えはノーです。図4は、ある市民団体が示した高齢者介護費用の推計です(「介護の 社会化を進める一万人市民委員会」)。これを見ると、公的介護の費用は97年度の2.7兆円から2000年度に4.3兆円に増える(医療費からの転換分を 含む)ものの、家族による私的介護を換算すると97年度の2.8兆円から何と3.4兆円に増えてしまいます。本当は7.7兆円の公的介護費用が必要になる はずです。
実際の保険料の算定の基礎になるのは、各市町村の予想される介護費用の割り出しです。これを決めるのは、実はこれから始まる「市町村介護保険事業計画」の 策定作業にかかわっています。各市町村は要介護者のニーズを把握して、それをもとに介護保険事業計画を立てます。その合計によって2000年度の各保険者 の保険料が決まるだけでなく、公費の負担も決まるというのが本当の仕組みなのです。

「要介護認定」は来秋からスタート
介護給付と予防給付を受けることができる人は原則として65歳以上のお年寄りですが、それ以下の人々でも加齢に伴う脳血管障害や痴呆症の場合は対象になり ます。ただし、介護保険も保険だから、火災保険や交通事故保険と同じように給付額の査定が必要です。もし申請者の要求をそのまま受け入れると、限られた保険財政はたちまちパンクするでしょう。客観的で公平な要介護の認定システムが不可欠になります。

福祉の世界では主観的評価が横行してきました。そこで介護保険では要介護認定に客観的評価を導入しました。これが全国共通基準による一次判定です。この基 礎になっているのは、要介護者に投入されている介護時間を、ストップウォッチで測った膨大なデータベースです。これに基づいた判定項目(たとえば一人で寝 返りや着替えができるかなど)に調査員が書き込んでコンピューターにかけるのが一次判定です。介護の分野では世界的にも類のない試みだといってよいでしょ う。これを元に介護認定審査会で複数の審査員が個別の事情を加味して最終判定をします。モデル調査を進めながら痴呆症のある人々への介護量の評価など改善 を進めている段階です。
現在示されている要介護認定の手続きは図5のようになっています。また認定の基準は、一人で自分のことはできる要支援から、一人では寝返りもできないような最重度のケースまで6段階に分かれており、この区分に従って月6万円から29万円に相当するサービスを受けることができます(図6)。

利用者の自己負担はその1割になります。今年6月に最終的な認定基準が決まれば全市町村がモデル調査に入る予定です。そして来秋には施設などに入っている人、すでに在宅サービスを受けている人から要介護認定の作業に着手することになります。
サービスを決めるのはケアマネージャー
要介護の申請から認定までは1ヵ月以内と決められています。また緊急性のある場合は即座にサービスを開始して認定後に清算することもできます。
サー ビスの内容も医療保険と同じように現金ではなく現物給付です。在宅の場合はヘルパー派遣、訪問看護、通所のデイサービス(デイケア)などを中心に1週間の 介護スケジュールを組みます。このほかに施設での短期宿泊、長期宿泊があります。また、訪問リハビリや歯科往診、小規模な自宅の改造などもできます(図7)。

こうしたスケジュールはケアプランと呼ばれます。このプランは利用者が自分で立ててもよいことになっていますが、実際には多くの場合はケアプランの作成と実施は、ケアマネジャー(介護支援専門員)に委託することになるでしょう。
ケアマネジャーは在宅介護支援センターなどに常駐する形が中心になりそうです。介護保険の運営には全国で四万人が必要とされています。対象になるのは原則として医師、歯科医師、看護婦、保健婦、理学療法士、社会福祉士、介護福祉士などの資格職が中心です。講習と実技を経て都道府県知事が認定します。すでにテキストができており、今年から養成コースが始まることになります。ケアマネジャーの主力は看護婦になりそうです。
ケアプランの作成・実施計画は利用者・家族や、地域の福祉関係者、民生委員やボランティアもかかわるケアプラン会議で決定します。この会議の構成人員は地域ごとに特色のあるものになるでしょう。
TOP
介護保険のこれから
身近な地域にサービス体制が不可欠
要介護認定を受けてサービスを利用しようとしても、自分が住んでいる地域にヘルパーステーションや訪問看護ステーションがなければ在宅の介護・看護は受けられません。デイサービスやデイケアも同じことです。いわゆる「保険あってサービスなし」ということになるわけです。
こうした現象をなくすのは市町村の責任です。これまで介護サービスに力を入れていなかった市町村も、大急ぎでサービスの基盤整備を進めなければなりません。ただし市町村の自力の財源ですべてサービス体制をつくるわけにはゆきません。決め手になるのは民間活力の導入です。介護保険ではサービス提供者が社会福祉法人だけではなく、株式会社やJAや生協などの団体になり、法人資格がない市民団体も介護サービスを提供できます。介護保険の財源はほとんどがサービスの運営費であり、サービスによる出来高払いが保障されるので、経営的には安定した収入を得ることができることが大きな魅力でしょう。
すでにシルバー産業は介護保険の成立を見越して24時間サービスのヘルパーステーションや、デイサービスやショートステイができる小規模施設の運営に動いています。フランチャイズ方式を考えている企業もあります。またJA中央会もヘルパーの養成を各地で進めています。既存の施設を利用することも大切になるでしょう。たとえば遊休教室や公民館、自治会館などを対象にした小さなデイサービスを巡回で行うことも可能です。市民団体がサービスをする際には、利用券方式で支払いをする方法も検討されています。
財政力の乏しい市町村には交付税を
24時間ヘルパー訪問でお年寄りは家でどんどん帰っている
問題は財政力が乏しい過疎の市町村です。サービス対象人口が拡散しているので、業者にとってもいわゆるスケールメリットがなく、進出に二の足を踏みかねま せん。高齢化率が高い市町村には介護保険の国の負担分25%のうち5%が財政調整資金として回されるので、これを利用して新しく介護サービスを始める業者 には、魅力のある条件を用意するなどの工夫が必要になるでしょう。規模の小さい市町村では広域的なサービスを検討することも大切です。
しかし、これまでのように国保診療所を軸にした自前のサービスを進めなければならない過疎地もかなりあります。介護保険ができたからといって、地方交付税による優遇措置がなくされては元も子もありません。
実は介護保険の導入で国の負担分は、社会的入院の解消による医療費の減少も含めて約7千億円も減ることになります。この分は市町村の基盤整備のために交付税として残しておく必要がありますが、今のところ国の対応は明確に示されていません。これが、これからの大きな政治的争点になるはずです。
いずれにしろ、こうした問題点が明らかになるのは、年内に始まる市町村の「介護保険事業計画」による具体的な高齢者ニーズの把握です。これをもとに市町村は国への要求をきちんとする必要があります。全国の高齢者ニーズが正確につかめると、おそらくその数字は想定されている4.2兆円を大きく上回る可能性が高いと思います。その時点で基盤整備のための資金や、今後の保険料の設定が改めて問いなおされることになるでしょう。
「質」の充実よりもまず「サービス量」
ここで私たちが気をつけてゆきたいのは、まず今の段階で私たちの住む市町村に介護サービスの「量」を増やすことです。そのためには民間サービスを積極的に導入する必要があります。
介護保険がスタートすることで、救貧的な措置制度の中で押さえ込まれていた高齢者介護のニーズは一挙に顕在化するでしょう。豊富なサービスが地元になければ、たちまち「保険あって介護なし」の状況が出現するし、私たちには「質」を選択できるような自由がまったくなくなります。逆に提供者間の競争があれば、自ずから提供者は選ばれる立場として質の向上を迫られることになるでしょう。
介護サービスの質については、ケアプランの作成や利用者参加など、自立支援のための一応の仕組みは用意されています。この内容には期待したいと思います。しかし、サービスの「質」の管理に責任を持つべきケアマネジャーは、この二年間に四万人を養成するという”粗製乱造“に近い離れ業です。長期的には質の向上が進むことは確かでしょうが、早急にサービスの向上を望むのは難しいかもしれません。まず、ケアマネジャーが働くことができるサービスを自治体に整備することが先決です。”介護地獄“の現状を見ると、家族の中に外からの空気を与えることでも本人や介護者にとっては大きな意味を持つはずです。サービスの質にこだわり過ぎるよりも、当分の間は、「量が質を決める」という現実的な認識に立たざるをえないことを強調したいと思います。
医療・看護の姿も大きく変わっていく
介護保険は高齢者の長期ケアに対応するものです。在宅・施設サービスがなかったために長期ケアを担ってきた病院は、「短期ケア」の機能が中心になり、大幅な統廃合が進んでゆくでしょう。具体的には療養型病床は療養型介護施設に、老人保健施設は保健型介護施設に、そして特養ホームは生活型介護施設になります。しかも、その三つとも最終的にはお年寄りを自宅復帰させるための通過的機能、あるいは自宅生活を支えるためのサポート機能を持つものとして位置づけられるので、これまでのようにお年寄りの「滞留施設」にとどまることは許されません。
介護保険は、これまでの医療・福祉を担ってきた専門職にとっては大きな挑戦です。しかし、その目的は、あの無理心中を遂げた長野市のお年寄りの「なぜ、私たちはこんな時代に」という悲痛な問い掛けに答えていくことにあります。地域に訪問看護体制があれば、男性は妻になれないインスリン注射をしなくてもすんだかもしれません。24時間のヘルパー訪問があれば男性はここまで追い詰められなかったのかもしれません。大病院を中心に働いていた専門職も、新たな職場が介護保険によって生まれることに大いに注目してほしいと思います。
一方で介護保険は、すべてを専門職や行政にお任せしてきた市民の”依存体制“への挑戦でもあります。とくに市民側の大きな問題点は、私たちの身近な生活を左右している市町村の政治や行政に無関心だったことです。介護保険で自治体間のサービス格差はさらに広がる可能性があります。介護保険をきっかけに地域の政治・行政への関心が生まれることを期待したいと思います。
地域を生かすための起爆剤として利用
介護保険のお金は出来高払いで市町村に落ちます。つまりサービスを利用する機会が多い市町村ほど地元に多くのお金が入ることになります。このお金はサービ スを受けるお年寄りの懐に入るのではなく、介護職場で働く人の人件費になり、地元経済を活性化していくものです。ひいては住民税の増収にもつながるでしょ う。介護保険は福祉が「マイナス投資」ではなく、サービス産業として本格的に成長する「福祉のビッグバン」です。

市民の手による小規模デイサービスが各地に誕生している
同時に介護保険は、福祉だけでなく医療も地域の中で行われるという新しい姿をもたらすことになります。私たちが住み慣れた地域で生まれ、学び、働き、安心して老後を過ごし、人生の終わりを迎えることができるような地域づくりを考える起爆剤になるのがこの介護保険なのです。
その意味でこれから始まる市町村の「介護保険事業計画」づくりには、形式的な名誉職を委員に加えないで、地域づくりに関心のある市民や専門職が積極的に参加することが大きな課題です。遠い霞が関とは違って市町村は私たちの手が届くところにあります。介護保険を生かし育てるのは新しい市民運動ではないでしょうか。
TOP